Introduction
Une sonde vésicale est un tuyau fin en plastique qui sert à drainer les urines de la vessie vers l’extérieur. La vessie est un organe creux, élastique, servant à stocker l’urine produite par les reins. Lorsque celle-ci est pleine, le besoin d’uriner se fait ressentir et ce réservoir vésical se vide par l’urètre.
Dans certaines circonstances, la vessie ne peut pas se vider. Cela arrive plus fréquemment chez l’homme car en vieillissant, la prostate « pince » l’urètre et la vidange peut être perturbée. En cas d’anesthésie générale prolongée, la vessie ne peut pas se vider.
But
Dans les circonstances où votre vessie ne se vide pas correctement, des douleurs brutales peuvent apparaitre (rétention urinaire aiguë). Dans ce cas, il est nécessaire de permettre à l’urine de s’écouler rapidement vers l’extérieur pour vous soulager et avant d’effectuer, si nécessaire, un traitement de la cause ayant déclenché le blocage urinaire.
Bénéfices
Hormis le fait de vous soulager de la douleur générée par le blocage des urines, la sonde vésicale permet de protéger les reins d’un éventuel reflux d’urine de la vessie vers les reins, ce qui pourrait mettre en péril la fonction rénale. Le fait de vider une vessie pleine diminue aussi le risque de surinfection.
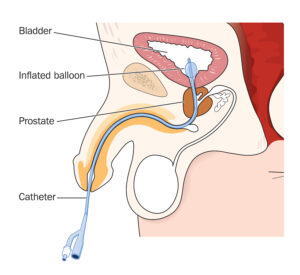
La mise en place d’une sonde vésicale consiste à glisser, après anesthésie locale par un gel lubrifiant, un tube plastique fin et souple par l’urètre (canal urinaire naturel) jusque dans la vessie. Comme l’urètre de l’homme est plus long et plus sinueux, le passage de la sonde peut être ressenti au niveau du sphincter (muscle de la continence urinaire) et de la prostate. Cependant, dans la majorité des cas, il s’agit d’un geste peu ou pas douloureux. L’urine peut ainsi s’écouler dans un sac par ce tuyau.
Parfois la voie naturelle ne peut pas être utilisée (rétrécissement très serré de l’urètre par exemple) et l’urine doit être évacuée par un drainage sus-pubien qui consiste à ponctionner la vessie directement au travers de la peau au-dessus du pubis sous anesthésie locale.
La sonde vésicale est habituellement transitoire. Dépendamment de la cause, elle sera gardée de quelques heures à plusieurs mois. Suite à certaines atteintes neurologique, les patients sont amenés à effectuer eux-mêmes ce geste (auto-sondages intermittents) plusieurs fois par jour. Cela réduit fortement le risque d’infection lié au port prolongé d’une sonde vésicale.
Il est important de ne pas tirer sur la sonde vers l’extérieur. EN effet, la sonde vésicale est maintenue en place dans la vessie grâce à un ballonnet gonflé dans la vessie, Tout arrachement risquerait de blesser l’urètre.
Il existe plusieurs types de poches de recueil des urines, notamment des modèles pour la nuit (capacité 2l) ou pour le jour (0.5l). Certaines poches de jour peuvent être dissimulées facilement sous les vêtements. Quel que soit le type de poche utilisé, vous aurez besoin de la vider régulièrement. Parfois, un robinet peut être installé au bout de la sonde pour l’évacuation des urines directement dans les toilettes.
Une sonde vésicale est en général très bien supportée. Un saignement passager dans les urines peut survenir. La sonde peut parfois provoquer secondairement une irritation de la paroi de la vessie, qui peut se traduire par des envies d’uriner (urgences, spasmes) ou des douleurs de la vessie, et parfois l’émission d’urine par l’urètre entre la sonde et le canal ; des médicaments peuvent soulager ces symptômes mais parfois incomplètement. Il est nécessaire de faire des soins locaux réguliers au niveau du point d’entrée de la sonde dans l’urètre. L’ablation de la sonde est indolore : elle nécessite au préalable de dégonfler le ballonnet.
En cas de sonde « à demeure » il faut changer régulièrement la poche de recueil des urines et la sonde elle-même. La périodicité de ces changements sera décidée par votre urologue, habituellement tous les 2-3 mois.
Complications
Les complications de cet acte sont rares. Parmi les plus fréquentes, l’on rencontre la fausse route (blessure de l’urètre lors de l’introduction de la sonde), le saignement, l’infection ou encore l’obstruction de la sonde par un saignement dans les urines, une infection ou une torsion du tuyau. Afin de minimiser les risques de complications, il faut boire abondamment (plus de 2l par jour), faire des soins locaux réguliers et éviter que la sonde soit coudée. Les risques sont augmentés lorsque la sonde vésicale doit être laissée pour une période prolongée de plusieurs mois.